Addiction(s) : recherches et pratiques 5 - Santé – Justice: Ambiguïtés et bricolage: Etat des lieux des usages de drogues en détention: prévalences d’usage, risques sanitaires et sociaux, réponses publiques
décembre 2020
Etat des lieux des usages de drogues en détention: prévalences d’usage, risques sanitaires et sociaux, réponses publiques
Julien Morel d'Arleux et Caroline Protais (Observatoire français des drogues et des toxicomanies) et Marie Jauffret-Routside (Cermes3)
Prévalences d’usages en détention
Le questionnement et le recueil de données sur les consommations de produits psychoactifs en milieu carcéral sont par nature complexes : difficulté d’accès aux personnes incarcérées, obstacles à la confidentialité des échanges, éventuels biais déclaratifs. Ils sont aussi disparates en raison de méthodologies et de couvertures territoriales diverses, selon les études. Les enquêtes disponibles montrent que les détenus présentent avant leur incarcération un niveau d’expérimentation et de consommation de produits psychoactifs supérieur à celui de la population générale (tableau 1). Les travaux disponibles s’accordent sur une part importante d’usage du cannabis avant l’incarcération, bien supérieure à celle mesurée en population générale (prévalences estimées de 30 à plus de 50 %). En revanche, les résultats divergent sur les prévalences de consommation d’autres produits illicites (opiacés, cocaïne/ crack) ou de médicaments, même si ces niveaux restent plus élevés que ceux observés en population générale avant l’incarcération.
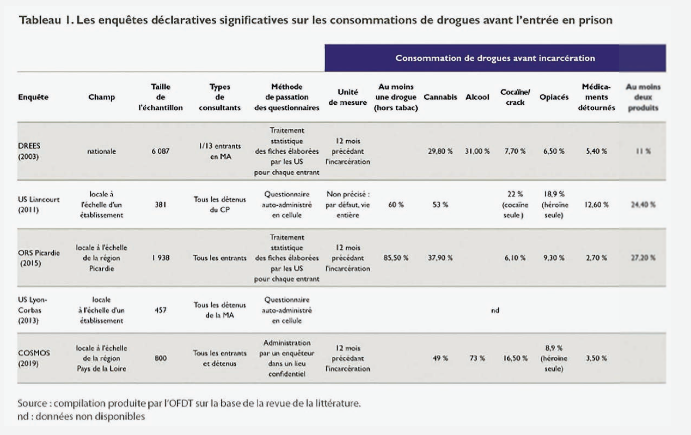
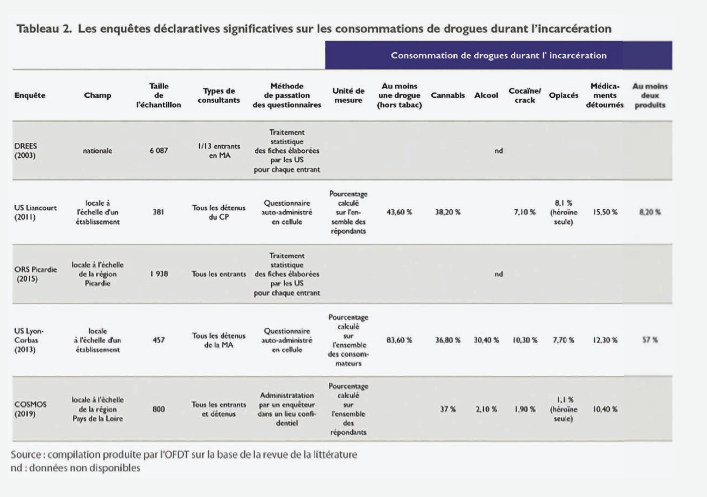
Le même décalage se retrouve à propos des usages qui se prolongent en détention. Ainsi, les travaux étudiés s’accordent sur l’importance de la consommation de cannabis en détention, qui concernerait plus de 35 % des détenus (Rousselet et al., 2019 ; Sannier, 2012, Sahadjian, 2017). Cependant, des dissemblances apparaissent au sujet de plusieurs substances illicites et de l’alcool, dont la consommation est interdite en détention. On note par ailleurs le niveau élevé de l’usage de médicaments psychotropes et, dans certains cas, un transfert de consommations vers cette catégorie de substances au cours de l’incarcération (Bouhnik et al., 1999 ; Stankoff et al., 2000). Il semble également que la surconsommation féminine de médicaments couramment observée en population générale se retrouve dans le cadre de la prison.
Motivations et trajectoires de consommation en prison
L’étude des motivations d’usage en prison fait apparaître des finalités diverses. La dimension autothérapeutique et la recherche de produits permettant de faire face à la promiscuité, au stress ou à un contexte anxiogène sont les plus fréquemment citées (Chantraine, 2004 ; Guerlais et al., 2015 ; Tissot, 2016). Les consommations permettent aussi de gérer le « temps long » de l’expérience carcérale et peuvent favoriser une mise à distance des émotions. Les travaux qualitatifs existants témoignent également de la dimension sociale des usages de produits psychoactifs en prison, dans des moments décrits comme « ludiques » ou « festifs » par les personnes détenues (Chantraine, 2004). Enfin, les études disponibles montrent que la circulation des drogues fait l’objet d’échanges et de trocs qui sont susceptibles d’engendrer ou de contribuer à des situations de tensions (Protais, Jauffret-Roustide, 2019).
À cette diversité des motivations fait écho une variété de trajectoires de consommateurs (Fernandez, 2008). Compte tenu d’une disponibilité moindre des produits, l’incarcération peut être une période de pause, permettant à certains usagers un accès au soin qui est parfois difficile en milieu libre du fait de leur situation précaire (Bouhnik et al., 1996 ; Chantraine, 2004 ; Hagège, 2017). Enfin, alors que certains usages sont initiés en prison, d’autres perdurent en fonction de la capacité des personnes incarcérées à faire entrer des produits illicites via leurs réseaux de connaissances à l’extérieur, mais aussi à l’intérieur de la prison (Protais, Jauffret-Roustide, 2019).
Les conséquences sanitaires et sociales de l’usage en détention
D’abord d’ordres somatique et psychologique, les effets de la consommation de drogues en prison se traduisent également en termes de conséquences sociales négatives.
Certaines consommations étant initiées durant l’incarcération, les premiers dangers tiennent aux risques liés aux usages réalisés dans des conditions d’hygiène non satisfaisantes ou de surdose. Ces situations sont accentuées par l’absence d’équivalence dans l’accès aux outils de prévention entre la prison et le monde libre, mise en évidence par l’enquête Pride (Michel et al. 2011). Les risques infectieux sont en effet nombreux en raison du défaut de matériel d’injection stérile, des caractéristiques de la population incarcérée et de la promiscuité (notamment en maison d’arrêt). Les détenus sont en effet plus souvent infectés par le VIH et/ou le VHC (respectivement de trois à quatre fois plus et de quatre à cinq fois plus qu’en population générale), selon l’enquête Prevacar, ce qui accroît les risques de contamination en cas de partage de matériel (Semaille et al. 2013).
Qu’elles soient poursuivies ou amorcées en prison, les consommations de stupéfiants pèsent donc fortement sur l’état de santé des intéressés : accidents en cas d’associations de médicaments et/ou de produits, état de manque aigu, apparition ou renforcement de pathologies somatiques, psychologiques ou psychiatriques, risques infectieux, abcès…
À ces problèmes sanitaires s’ajoutent des phénomènes de violence en lien avec les éventuels trafics de substances et de médicaments. On observe également une stigmatisation des personnes perçues comme dépendantes et toxicomanes qui, de surcroît, peuvent être instrumentalisées par les réseaux gérant le commerce souterrain de stupéfiants et placées dans des situations de dépendance par d’autres détenus.
Quelles sont les réponses proposées par les pouvoirs publics ?
La présence de substances psychoactives illicites mais aussi de l’alcool de même que celle de médicaments hors cadre de prescription, théoriquement interdite en prison, est proscrite par le droit disciplinaire pénitentiaire. Les réponses qui sont apportées à ce phénomène oscillent entre la logique pénitentiaire, inscrite dans l’objectif de contrôle des comportements, et la logique soignante.
Les réponses apportées par l’administration pénitentiaire sont très variables. En effet, elles peuvent reposer sur des sanctions mais aussi sur des mesures préventives sécuritaires ou sur une adaptation des pratiques professionnelles. Les réponses disciplinaires sont privilégiées lorsque des produits stupéfiants sont découverts, alors que des réponses renforcées sont développées en parallèle. Les principaux vecteurs utilisés pour introduire des produis interdits sont les parloirs ou les « projections » dans la cour de promenade. De ce fait, différentes mesures sont mises en place comme des filets « anti-projection », un renforcement des fouilles à l’issue des parloirs ou encore le recours à des opérations de contrôle via des brigades cynophiles et des patrouilles des forces de l’ordre ou des personnels pénitentiaires.
Néanmoins, dans une situation où les réponses d’ordre disciplinaire connaissent de fortes limites, plusieurs travaux sociologiques soulignent une forme de négociation entre détenus et surveillants pouvant entraîner un certain « laisser-faire ». L’enquête Circé montre que la tolérance du milieu pénitentiaire à l’égard des drogues atteint un point de paroxysme lorsque ce système de transaction se réalise avec certains détenus détenteurs du marché de stupéfiants à l’intérieur de l’établissement (Protais et al. 2019). La lutte contre les réseaux de trafic au niveau de la direction est alors susceptible d’entrer en tension avec la « négociation de l’ordre » que mènent certains personnels au sein des bâtiments. Cette étude confirme par ailleurs que certains agents (minoritaires, selon les personnes interrogées) participent aux activités illégales liées aux drogues, leurs motivations étant, la plupart du temps, financières.
Du point de vue de la réponse sanitaire, des étapes majeures se sont succédé : la création des services médico-psychologiques régionaux (SMPR) en 1986 puis des antennes toxicomanie en 1987 a été suivie, en 1994, par le transfert de la prise en charge de la santé des personnes détenues au ministère de la Santé, par l’intermédiaire d’unités de consultations et de soins ambulatoires rattachées à l’hôpital public. Les années 2000 ont vu l’ouverture d’unités hospitalières dédiées au sein des hôpitaux, pour les soins somatiques (unités hospitalières sécurisées interrégionales, UHSI) et les soins psychiatriques (unités hospitalières spécialement aménagées, UHSA). Elles ont permis l’hospitalisation des personnes incarcérées. Des centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) « référents » auprès de chaque établissement pénitentiaire ont été institués dans le cadre du plan santé-justice 2010-2014. Ils ont pour mission d’améliorer l’accompagnement des personnes détenues présentant des conduites addictives, tout en préparant leur sortie en facilitant la continuité des prises en charge. L’action des CSAPA touche désormais la quasi-totalité des établissements pénitentiaires (Palle et Rattanatray, 2018), mais celle des Centres d’accueil et d’accompagnement à la réduction des risques pour les usagers de drogues (CAARUD) ne concerne encore qu’un tiers d’entre eux.
Globalement, l’amélioration des prises en charge sanitaires est très nette mais des difficultés liées notamment à la surcharge de travail des personnels persistent, alors même que l’état de santé physique et psychique des personnes incarcérées est plus dégradé qu’en population générale.
Les tensions entre la logique sanitaire et la logique pénitentiaire rendent complexe l’application des recommandations internationales préconisant un principe d’équivalence de soins entre le monde pénitentiaire et le milieu libre. En témoignent, par exemple, les questions liées à certaines mesures de réduction des risques et des dommages en prison.
Ainsi, alors que la distribution des traitements de substitution aux opiacés a pu se développer depuis 1996, les discussions entre acteurs pénitentiaires et sanitaires butent sur la mise en œuvre des programmes d’échange de seringues et l’interprétation des principes définis par la loi de modernisation du système de santé du 26 janvier 2016.
Conclusion
Les données disponibles permettent d’objectiver l’importance de la consommation de substances psychoactives en détention. L’usage de drogues en milieu carcéral pose des enjeux majeurs de santé publique en matière de continuité de soins (avant, pendant et après l’incarcération), de réduction des risques et des dommages (l’accès au matériel n’étant pas le même qu’en milieu libre), enfin d’équité en termes d’accès aux soins et de réduction des risques.
Ne manquez rien de l'actu addictions
Chaque vendredi, retrouvez l'actualité, les prochaines formations ou encore les publications du GREA.
